薬剤師の役割DUTIES
薬剤師の役割DUTIES

病院薬剤師

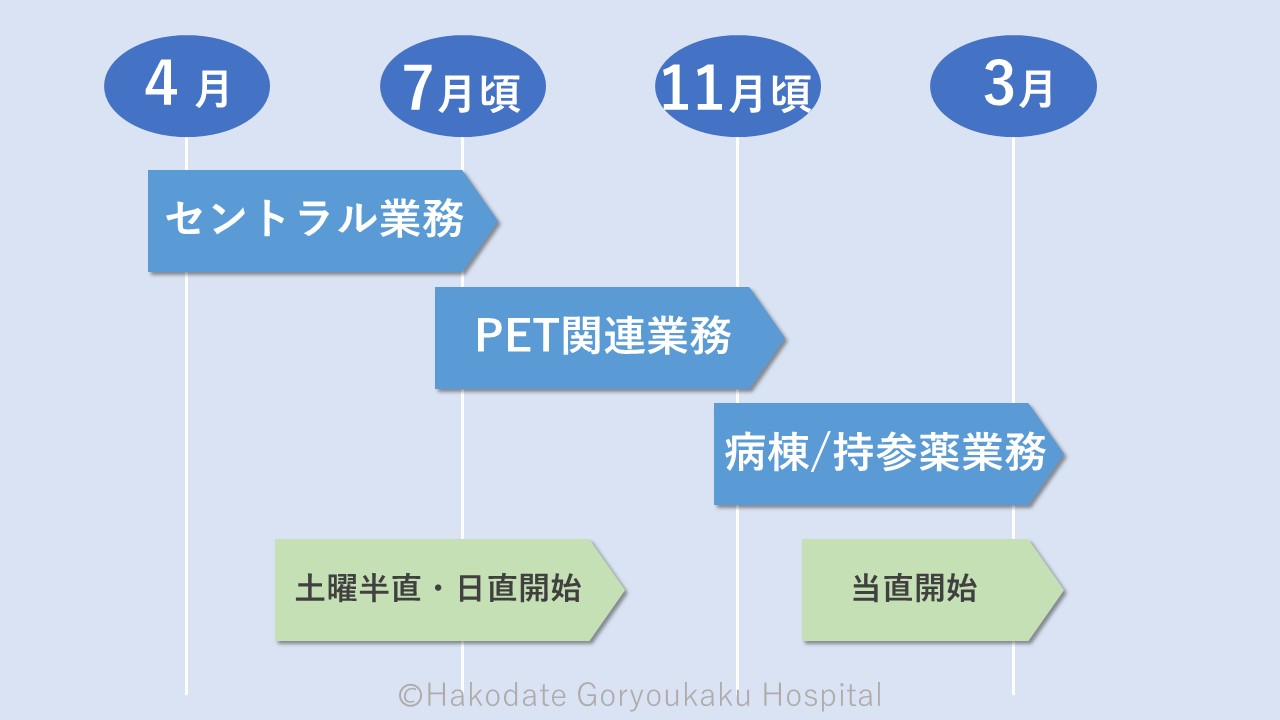
患者さんに安心して治療を受けていただくために、常に使命感を持ち、安全性・有効性・経済性に配慮した薬物療法を提案しております。薬剤管理指導やチーム医療への参加、道南で唯一のPET/CTに使用する薬剤の品質管理など、様々な分野で一人一人が目標を持ち、やりがいをもって日々活動しています。総合病院ならではの幅広い仕事が魅力です。あなたも”薬剤師”として一緒に経験を積んでみませんか。
薬剤師奨学金制度
函館五稜郭病院では、将来、当院の薬剤師として勤務を希望する薬学生に対して、奨学金を貸与致します。
| 対象者 |
|
|---|---|
| 貸与金額 | 月額 100,000円 × 2年間 合計2,400,000円 ※毎月月末に振込。年度途中の奨学金申込の場合でも、遡って満額支給します。 |
| 貸与期間 | 5年生~6年生の在学期間である2年間(24ヶ月間) |
| 返還の免除 |
当院に3年間勤務することで奨学金の返還免除となります。 以下の場合には、原則全額または一部を返済していただきます。
|
| 応募方法 |
以下の書類を提出していただきます。
|
| 審査方法 | 申請書類提出後、書類審査と試験(面接および小論文)により決定します。 |
| お問い合わせ | 奨学金制度についてのご質問やお申込みご希望の場合は、下記までご連絡ください。 ※2024年卒対象の奨学金の募集は終了しています。 社会福祉法人函館厚生院 函館五稜郭病院 総務課 柴田 TEL:0138-51-2295(内線6251) E-MAIL:y-nakamura@gobyou.com |